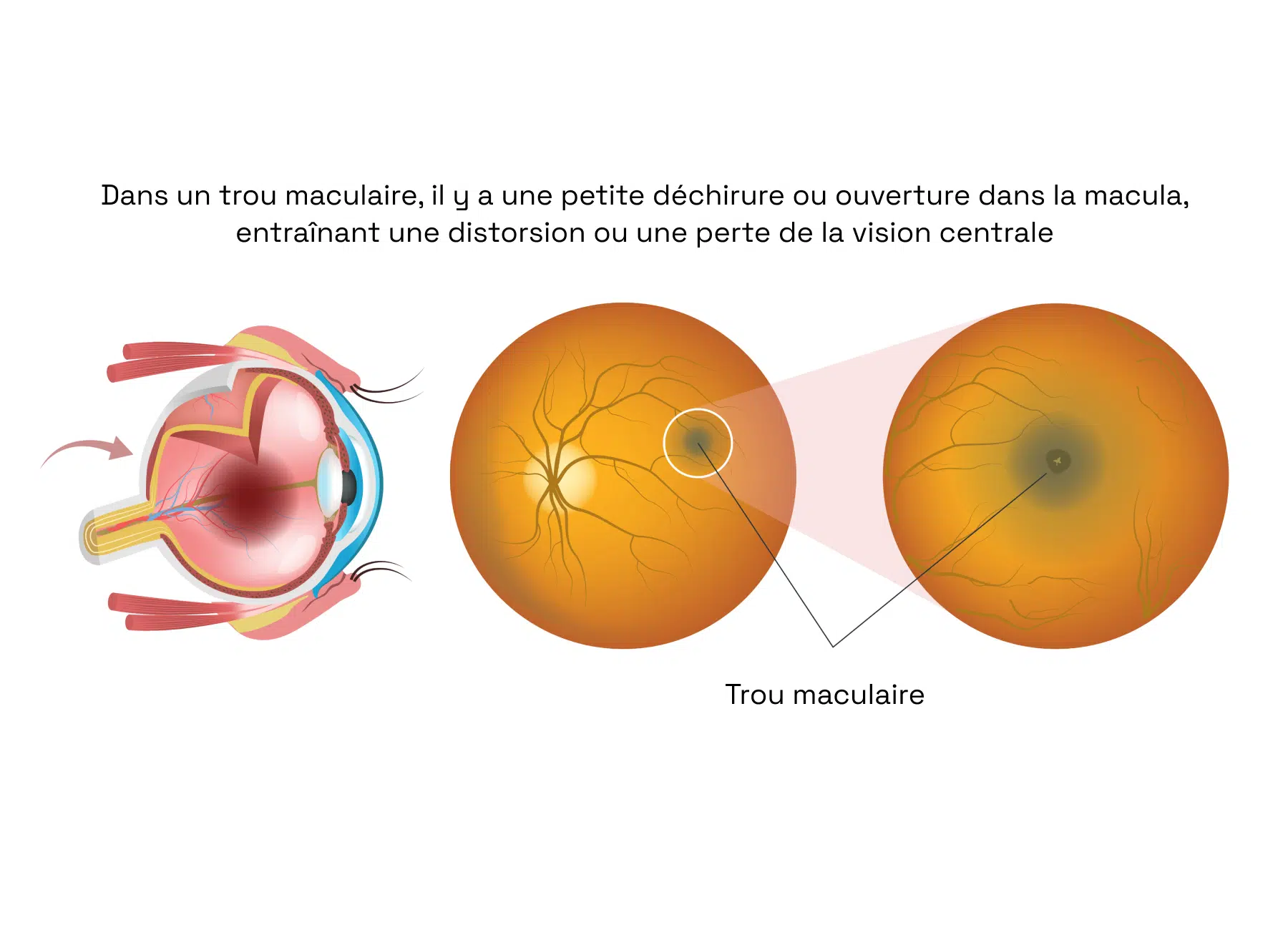
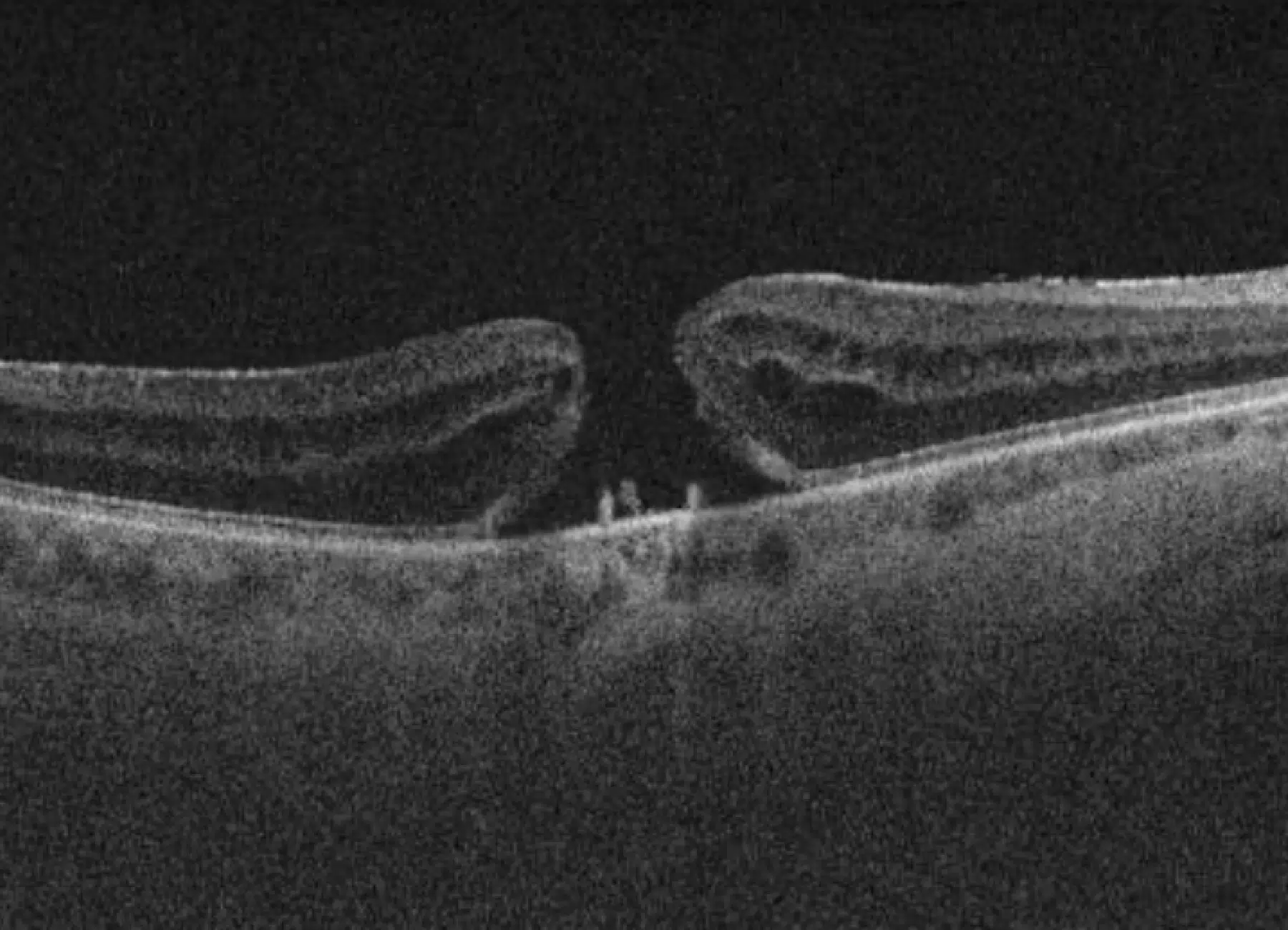
Une brèche dans la macula, partie essentielle de la rétine, entraîne une perte de netteté dans la vision centrale. Cette zone étant responsable des détails précis, toute altération peut provoquer des difficultés importantes lors d’activités nécessitant une bonne acuité visuelle, comme la lecture ou la reconnaissance des visages.
Dans la majorité des cas, l’origine du trou maculaire reste inconnue. Toutefois, des traumatismes oculaires importants ou une myopie forte peuvent être des facteurs déclenchants. Sans prise en charge, cette affection peut évoluer et avoir des répercussions significatives sur la qualité de vie.