Lorsqu’un tissu fibreux se développe à la surface de la rétine, sur la macula, il entraîne progressivement une déformation de la vision centrale. Ce phénomène, connu sous le nom de membrane épirétinienne, affecte la perception des détails fins, rendant les lignes droites ondulées et altérant la netteté des images.
Comprendre la membrane épirétinienne et ses effets
Pourquoi une membrane épirétinienne se développe-t-elle ?
Le processus menant à la formation d’une membrane épirétinienne n’est pas toujours clairement identifié, mais certains facteurs de risque sont bien connus.
Chez les personnes âgées, cette pathologie est plus fréquente, avec une prévalence accrue après 65 ans. Par ailleurs, des événements traumatiques, comme un choc oculaire, peuvent être à l’origine de son apparition.
Certaines maladies rétiniennes préexistantes, notamment un décollement de la rétine, des déchirures rétiniennes ou des inflammations intraoculaires (telles que l’uvéite), augmentent aussi les risques. Des antécédents chirurgicaux oculaires, notamment une opération de la cataracte, peuvent jouer un rôle déclencheur.
Bien que la membrane épirétinienne évolue souvent lentement, un suivi médical approprié permet d’évaluer son impact sur la vision et d’envisager un traitement adapté si nécessaire.
Comment reconnaître une membrane épirétinienne
L’impact d’une membrane épirétinienne sur la vision varie selon son degré de sévérité. Les symptômes les plus fréquents incluent :
- Une vision floue, accompagnée d’une réduction de l’acuité visuelle.
- Des métamorphopsies, où les lignes droites apparaissent déformées, courbées ou ondulées.
- Une atteinte de la vision centrale, rendant difficile la perception des détails fins, la lecture et la reconnaissance des visages.
- Des scotomes, c’est-à-dire des zones de vision manquantes ou des taches sombres dans le champ visuel central.
Ces symptômes évoluent généralement de façon progressive, nécessitant une surveillance ophtalmologique régulière pour évaluer l’évolution de la maladie et envisager une prise en charge si nécessaire.
Examens nécessaires pour diagnostiquer une membrane épirétinienne
L’identification d’une membrane épirétinienne repose sur plusieurs examens spécialisés permettant d’analyser en détail la rétine et son état. Ces tests aident à évaluer l’épaisseur de la membrane, son impact sur la vision et la nécessité d’une prise en charge.
- L’examen du fond d’œil : il permet d’observer directement la membrane à la surface de la rétine et d’identifier d’éventuelles anomalies associées.
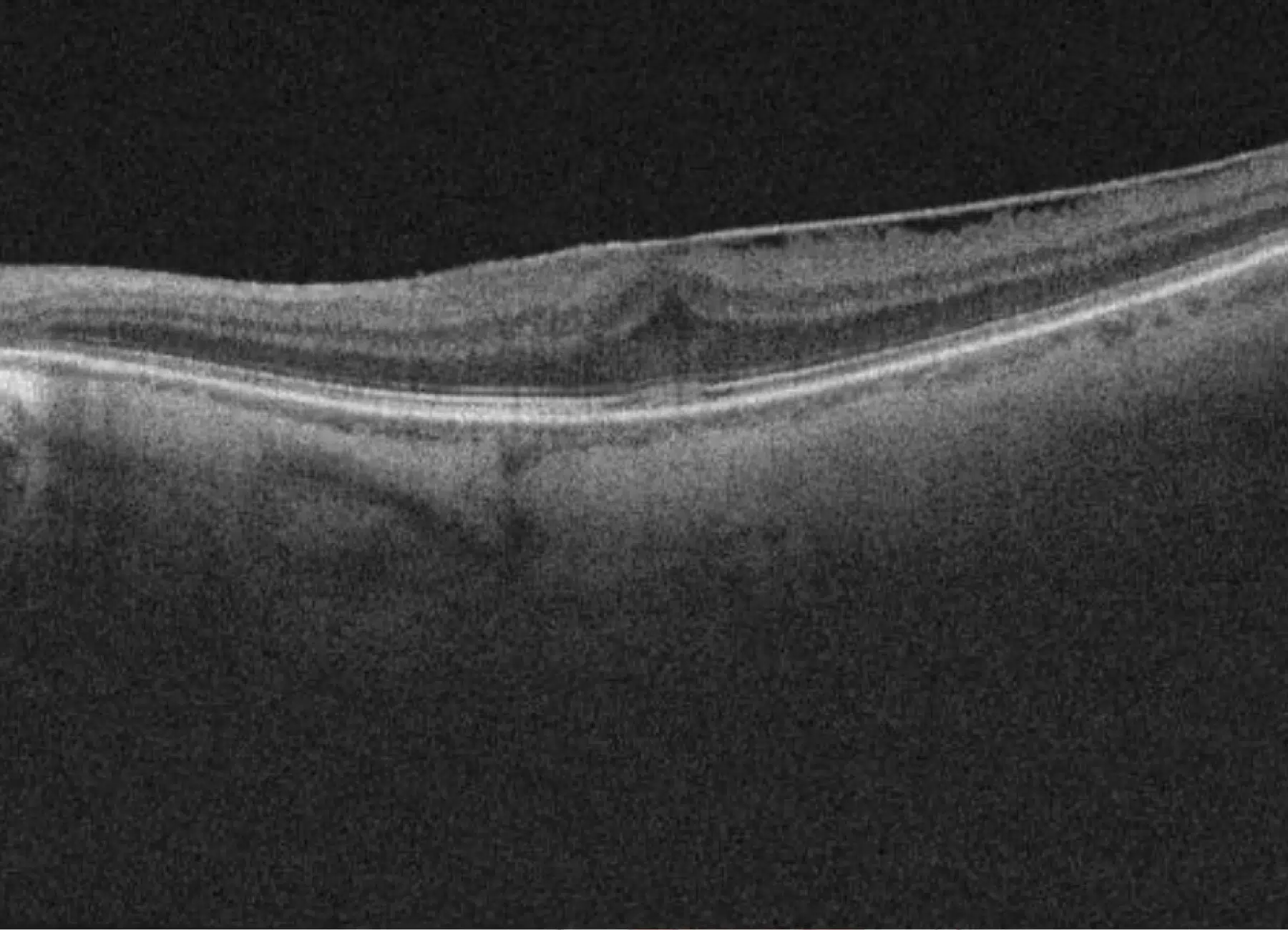
- La tomographie par cohérence optique (OCT) : cette imagerie non invasive fournit des clichés détaillés des différentes couches de la rétine, mesurant l’épaisseur de la membrane et son effet sur la structure rétinienne.
- L’angiographie à la fluorescéine : bien que moins systématique, cet examen peut être réalisé pour analyser l’état des vaisseaux sanguins rétiniens et détecter une éventuelle anomalie vasculaire sous-jacente.
Grâce à ces techniques, l’ophtalmologiste peut poser un diagnostic précis, suivre l’évolution de la pathologie et décider du moment opportun pour une éventuelle intervention.
Prise en charge de la membrane épirétinienne
La gestion d’une membrane épirétinienne dépend du niveau d’atteinte visuelle. Si l’évolution reste stable, une simple observation suffit. En revanche, une diminution progressive de la vision centrale nécessite une intervention chirurgicale.
Observation et suivi médical
Tant que la membrane épirétinienne n’engendre pas de gêne importante, l’ophtalmologiste privilégie un contrôle régulier. Cette approche permet d’évaluer l’évolution de la maladie et d’intervenir uniquement si la vision se détériore.
Traitement chirurgical en cas de troubles visuels marqués
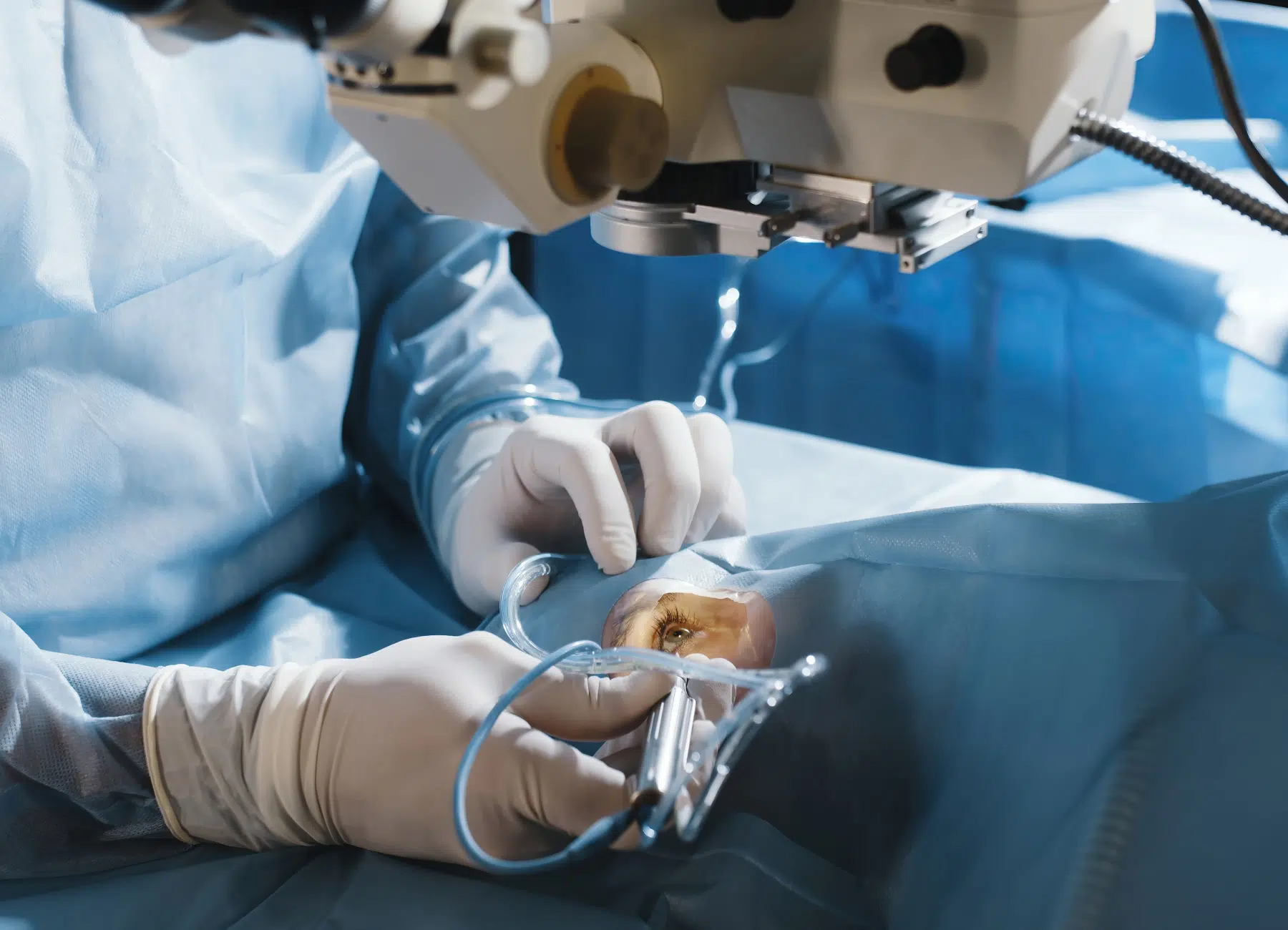
Une vitrectomie avec pelage de la membrane est envisagée lorsque les symptômes deviennent handicapants. Cette intervention consiste à retirer le vitré, la substance qui remplit l’œil, pour pouvoir disséquer et enlever la membrane qui perturbe la vision.
L’opération est réalisée sous anesthésie locale ou générale et requiert une phase de récupération post-opératoire avec des recommandations spécifiques pour assurer une bonne cicatrisation.
Un dépistage précoce et une prise en charge adaptée permettent de préserver la vision et d’améliorer le quotidien des patients. Le Pôle Ophtalmologique propose des solutions diagnostiques et thérapeutiques avancées pour un traitement optimal.

Les échanges avec les internautes
Fiona
Publié le 16 décembre 2025
Je ne réalisais pas la gravité de cette membrane jusqu’à ce que je commence à avoir des difficultés à reconnaître clairement les visages de mes petits-enfants. Grâce au diagnostic précis de votre centre, j’ai compris que le problème venait de ma vision centrale. Je suis actuellement en phase de récupération après une opération de pelage de la membrane et je ressens, jour après jour, une légère amélioration de ma vision.
Pôle Ophtalmologique - POPCY
Publié le 19 janvier 2026
Bonjour,
nous sommes ravis d’apprendre que votre récupération se passe bien. Nous donnons le plus de les renseignements possibles avant les chirurgies afin de rassurer et de mettre dans les meilleurs conditions les patients.
Bien cordialement,
L’équipe du Pôle Ophtalmologique.