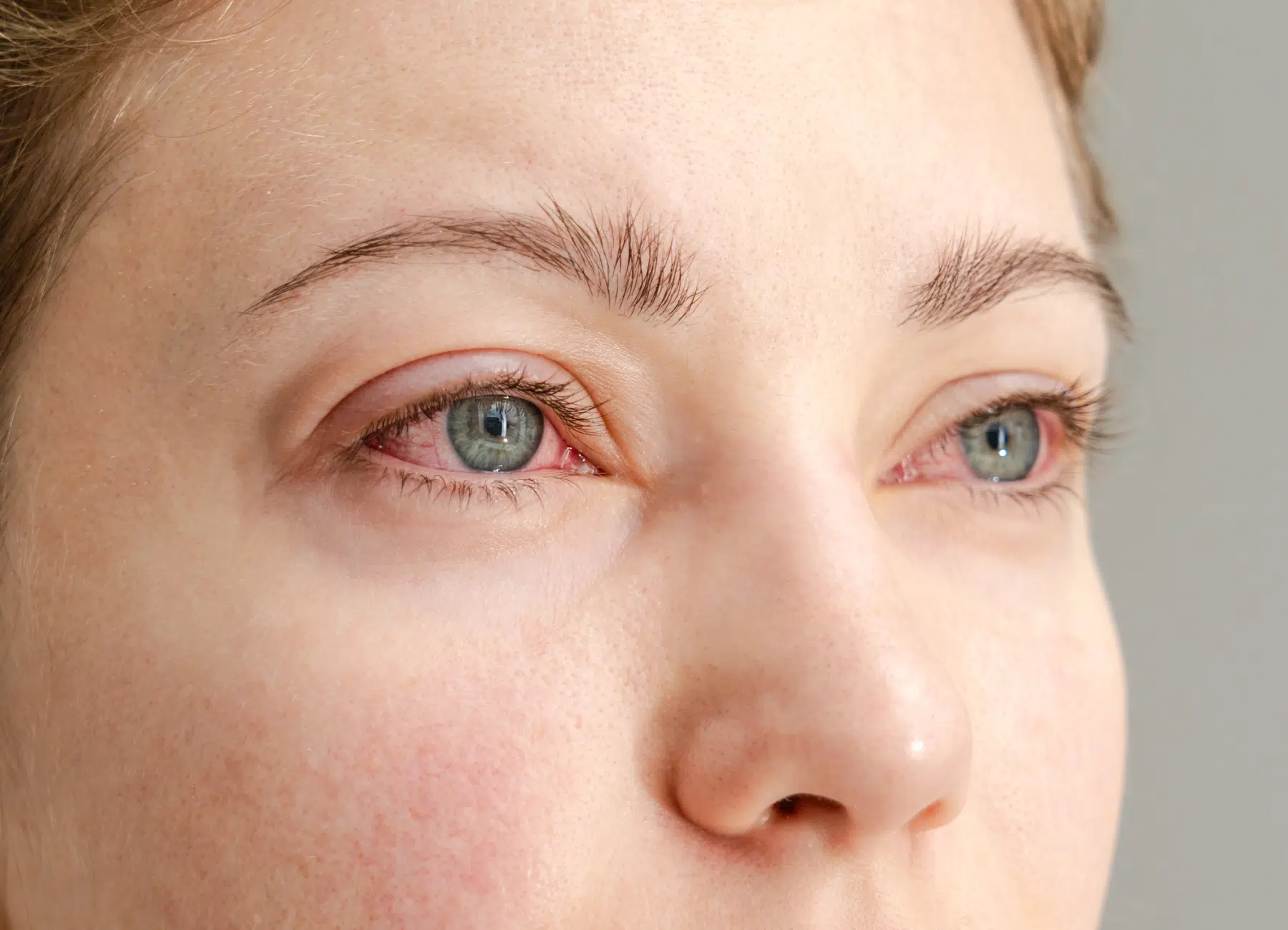
Certaines affections oculaires peuvent provoquer une réaction inflammatoire, touchant des structures comme la cornée, l’uvée ou la sclère. Cette réponse du système immunitaire est déclenchée par des agents infectieux, des traumatismes ou des maladies auto-immunes. Parmi les signes les plus fréquents figurent des rougeurs, une douleur persistante, un gonflement et, dans certains cas, une diminution de l’acuité visuelle. Une prise en charge rapide est essentielle pour éviter toute aggravation et préserver la santé oculaire.
Inflammations de l’œil
Des douleurs, une rougeur persistante ou une altération de la vision peuvent être le signe d’une inflammation affectant une structure oculaire. L’uvée, la sclère et l’épisclère figurent parmi les zones les plus souvent touchées. Selon la gravité et l’étendue de l’atteinte, une intervention rapide est essentielle pour limiter les risques de complications et préserver la santé visuelle.
Quand l’œil réagit à une agression
Les inflammations de l’oeil les plus fréquentes
Différentes parties de l’œil peuvent être touchées par une inflammation, provoquant des symptômes plus ou moins intenses. Les trois types d’inflammations les plus fréquents sont :
- La sclérite : Plus grave, cette inflammation de la sclère entraîne une douleur importante et, dans certains cas, un risque pour la vision. Selon sa localisation, elle est dite antérieure (visible et fréquente) ou postérieure (moins courante mais plus compliquée à détecter).
- L’épisclérite : Atteignant l’épisclère, une fine membrane située entre la conjonctive et la sclère, cette inflammation est généralement moins douloureuse que la sclérite. Elle se traduit par une rougeur localisée ou diffuse, sans impact significatif sur la vision.
- L’uvéite : Il s’agit d’une inflammation intra-oculaire affectant des structures profondes comme l’iris, la choroïde et la rétine. Elle peut être localisée dans le segment antérieur (iridocyclite), postérieur (choroïdite) ou toucher toute l’uvée (panuvéite). Ses causes sont variées et nécessitent un diagnostic précis.
Une prise en charge adaptée permet d’éviter l’aggravation de ces inflammations et de limiter les risques de complications.
Les causes des inflammations oculaires
Les inflammations de l’œil peuvent être déclenchées par diverses causes, qu’elles soient strictement ophtalmologiques ou liées à des maladies systémiques affectant l’ensemble de l’organisme.
Facteurs ophtalmologiques
Parmi les causes ophtalmologiques, on retrouve les traumatismes oculaires, qu’il s’agisse de blessures, de la présence d’un corps étranger ou encore des suites d’une intervention chirurgicale. Les infections oculaires constituent également un facteur important, pouvant être d’origine virale (comme l’herpès ou le zona), bactérienne ou fongique, notamment en cas de toxoplasmose.
Facteurs externes
Les causes non ophtalmologiques incluent diverses infections systémiques, comme la tuberculose, le VIH, le cytomégalovirus (CMV) ou encore certaines infections ORL ou bucco-dentaires pouvant provoquer une inflammation oculaire secondaire. Des pathologies systémiques telles que la sarcoïdose, la maladie de Behçet ou des connectivites peuvent également être responsables d’inflammations oculaires récurrentes. Certaines maladies auto-immunes comme la polyarthrite rhumatoïde, le lupus, la maladie de Crohn ou encore le psoriasis sont aussi impliquées dans certaines atteintes inflammatoires de l’œil. Enfin, les vascularites, comme la granulomatose avec polyangéite (Wegener) ou l’artérite de Horton, sont des causes plus rares mais potentiellement graves nécessitant une prise en charge spécifique.
Quels sont les symptômes d’une inflammation oculaire ?
Les manifestations des inflammations de l’œil varient selon la structure affectée. Elles peuvent toucher un seul œil ou les deux et évoluer en intensité.
Les premiers symptômes
- Rougeur oculaire : Autour de l’iris dans certaines uvéites (cercle périkératique), elle est plutôt diffuse dans le cas des épisclérites et sclérites antérieures.
- Douleur :Plus marquée dans les sclérites, où elle peut être intense et persistante, elle s’avère modérée voire inexistante dans certaines épisclérites.
Autres symptômes à surveiller
- Photophobie : inconfort accru face à la lumière.
- Larmoiement : réaction inflammatoire entraînant une sécrétion excessive de larmes.
- Baisse de la vision : plus prononcée dans les uvéites postérieures, où l’atteinte des structures internes de l’œil peut altérer l’acuité visuelle.
Un examen ophtalmologique rapide est recommandé en présence de ces symptômes afin de déterminer la cause de l’inflammation et d’instaurer un traitement adapté.
Méthodes de diagnostic des inflammations oculaires
L’identification d’une inflammation oculaire repose sur un examen approfondi réalisé par un ophtalmologiste. Le processus commence par un interrogatoire détaillé, visant à recueillir des informations sur les symptômes ressentis, les antécédents médicaux et d’éventuelles pathologies associées.
L’examen clinique inclut une biomicroscopie, qui permet d’observer avec précision les différentes structures de l’œil et de détecter d’éventuels signes d’inflammation. Dans certains cas, un test à la fluorescéine est utilisé afin d’identifier des lésions cornéennes non visibles à l’œil nu. Pour explorer les atteintes situées en profondeur, des examens complémentaires comme l’OCT (tomographie en cohérence optique) ou une échographie oculaire peuvent être nécessaires.
Si une origine systémique est suspectée, un bilan biologique peut être prescrit. Celui-ci inclut des analyses sanguines, des sérologies et des recherches de maladies auto-immunes, permettant ainsi d’orienter le traitement en fonction de la cause sous-jacente.
Approches thérapeutiques des inflammations oculaires
Le traitement des inflammations de l’œil repose sur la gestion de la cause sous-jacente, lorsqu’elle est identifiée, et sur le contrôle de l’inflammation elle-même. Il vise également à prévenir les complications, car une inflammation prolongée ou certains traitements administrés peuvent induire des effets secondaires, comme le glaucome chronique ou la cataracte.
Traitement des sclérites
- Les anti-inflammatoires non stéroïdiens (AINS) soulagent la douleur et atténuent l’inflammation.
- Dans les formes sévères, des corticoïdes systémiques sont administrés pour une action plus puissante.
- Si une maladie sous-jacente est en cause, un traitement ciblé incluant des immunosuppresseurs ou anti-infectieux peut être nécessaire.
Prise en charge des uvéites
- Les corticoïdes, sous forme de collyres ou par voie orale, sont prescrits pour réduire l’inflammation.
- En cas de maladie auto-immune, des immunosuppresseurs peuvent être nécessaires pour limiter la réaction inflammatoire.
- Si une infection est responsable (ex. toxoplasmose, herpès), un traitement spécifique par antibiotiques, antiviraux ou antifongiques est instauré.
Soins des épisclérites
- Les larmes artificielles sont recommandées pour apaiser l’irritation dans les formes bénignes.
- Lorsque l’inflammation est plus marquée, des AINS ou corticoïdes locaux sont prescrits.
Une prise en charge rapide et adaptée est essentielle pour préserver la vision et limiter les risques de complications. Un suivi ophtalmologique régulier permet d’ajuster le traitement et de surveiller l’évolution de l’inflammation.

Les échanges avec les internautes
Cyrine
Publié le 25 février 2026
Très satisfaite de ma consultation pour un diagnostic de conjonctivite allergique persistante. L’ophtalmologue a pris le temps nécessaire pour identifier les causes et m’a proposé un traitement de fond efficace. Le centre est moderne, le temps d’attente est raisonnable et les explications sont tout à fait claires.
Pôle Ophtalmologique - POPCY
Publié le 23 mars 2026
Bonjour,
Merci pour votre retour, nous sommes ravis que les traitements proposés aient fonctionné.
Bien cordialement,
L’équipe du Pôle Ophtalmologique